Wie vermeidet man häufige Fehler bei der Verwendung einer Insulinspritze?
Apr 08,2026
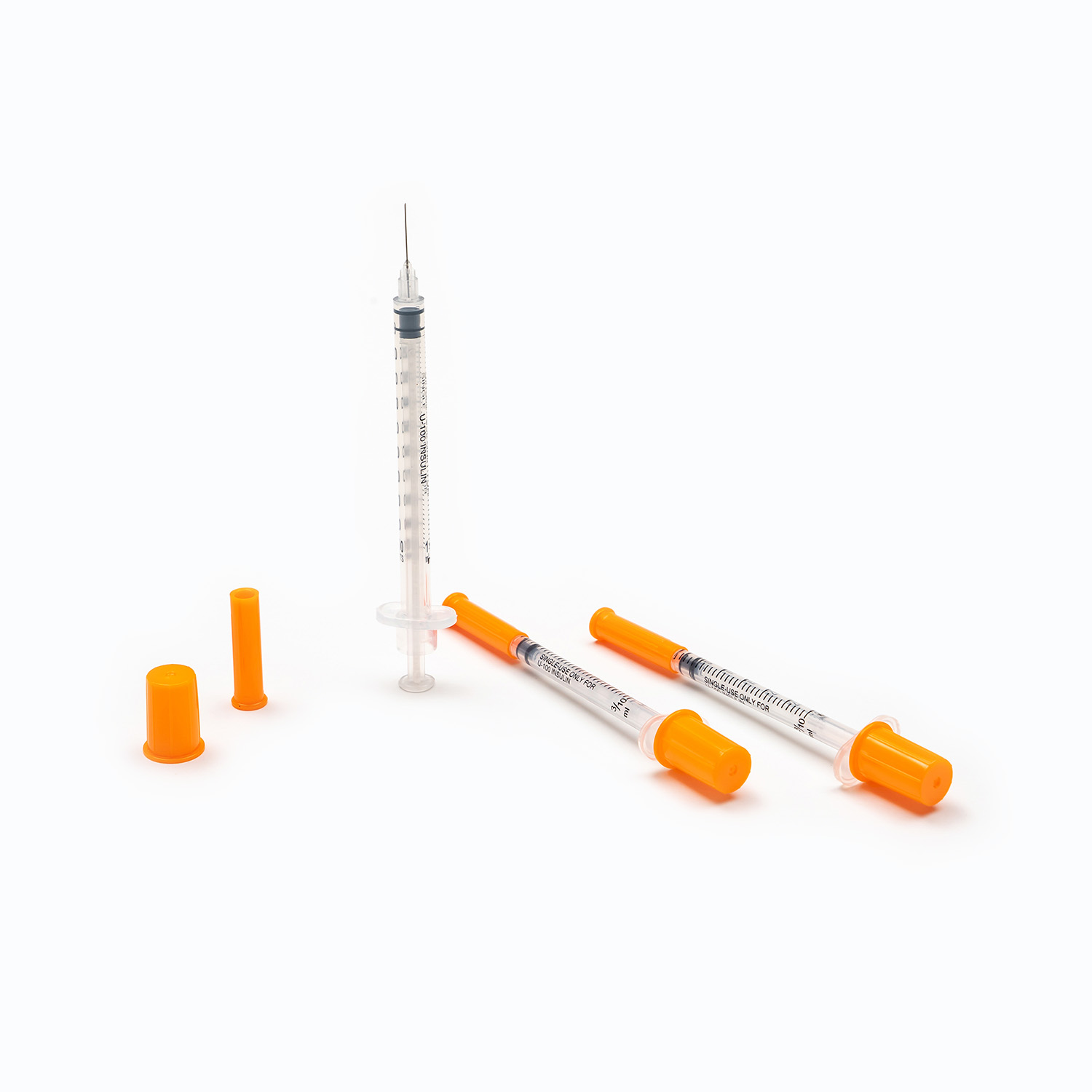
Ein Insulinspritze ist ein spezielles medizinisches Gerät, das ausschließlich für die subkutane Insulininjektion entwickelt wurde und als das am häufigsten verwendete Instrument für die tägliche Insulinabgabe bei Diabetikern dient. Zu den Kernfunktionen einer Insulinspritze gehören die genaue Insulinmessung, das sichere Eindringen in das Unterhautgewebe und die präzise Medikamentenabgabe zur Kontrolle des Blutzuckerspiegels. Um therapeutische Wirkungen und persönliche Sicherheit zu gewährleisten, müssen Benutzer die richtige Spritzenspezifikation auswählen, Standardinjektionstechniken beherrschen und strenge Desinfektions- und Sicherheitsprotokolle befolgen. Einweg-Insulinspritzen sind weltweit die gängige Wahl, da wiederverwendbare Geräte ein hohes Infektionsrisiko, eine falsche Dosierung und Gewebeschäden bergen.
Die richtige Anwendung von Insulinspritzen bestimmt direkt die Stabilität der Blutzuckerkontrolle und die Lebensqualität von Diabetikern. Eine unsachgemäße Anwendung kann zu Hypoglykämie, Hyperglykämie, lokalen Hautinfektionen, Lipodystrophie und anderen Komplikationen führen. Die Beherrschung des gesamten Wissens über Insulinspritzen ist eine grundlegende und entscheidende Fähigkeit für alle insulinabhängigen Patienten und ihre Betreuer.
Grundstruktur und Bestandteile von Insulinspritzen
Insulinspritzen sind präzisionsgefertigt und haben einen einfachen Aufbau. Jede Komponente ist individuell auf die Eigenschaften von Insulin abgestimmt. Das Verständnis der einzelnen Teile hilft Benutzern, das Gerät richtig zu bedienen und Bedienungsfehler zu vermeiden.
Fass
Der Zylinder ist der zylindrische Hauptkörper der Spritze und besteht aus transparentem Kunststoff in medizinischer Qualität, um eine klare Beobachtung des Insulinvolumens und der Klarheit zu ermöglichen. Die Oberfläche ist mit klaren Graduierungsmarkierungen bedruckt, die die Grundlage für eine genaue Insulinextraktion bilden. Im Gegensatz zu gewöhnlichen Spritzen sind die Graduierungen von Insulinspritzen in Einheiten statt in Millilitern kalibriert und entsprechen der Standardmaßeinheit für Insulin. Dieses einzigartige Design eliminiert Umrechnungsfehler und gewährleistet die Dosiergenauigkeit.
Kolben
Der Kolben ist eine Druck-Zug-Stange, die sich im Inneren des Zylinders befindet und oben mit einer dichten Gummikappe versehen ist, um eine abgedichtete Umgebung zu schaffen. Wenn es zurückgezogen wird, erzeugt es einen Unterdruck, um Insulin in den Zylinder zu ziehen. Wenn es nach vorne geschoben wird, gibt es Insulin in den Körper ab. Das Ende des Kolbens ist mit einer rutschfesten Struktur versehen, um die Bedienung zu erleichtern, insbesondere für ältere Patienten oder Patienten mit eingeschränkter Handkraft. Die Gummikappe liegt eng an der Innenwand des Zylinders an, um ein Auslaufen von Insulin zu verhindern und eine genaue Dosiskontrolle zu gewährleisten.
Nadel
Die Nadel ist die Schlüsselkomponente für die subkutane Penetration und besteht aus ultrafeinem Edelstahl mit einer glatten, gleitfähigen Beschichtung, um Schmerzen und Gewebeschäden während der Injektion zu reduzieren. Insulinspritzennadeln sind deutlich kürzer und dünner als die von intramuskulären oder intravenösen Spritzen. Dies ist eine notwendige Konstruktion, um eine Injektion von Insulin in Muskelgewebe zu vermeiden. Die meisten Insulinspritzen sind mit einer schützenden Nadelkappe ausgestattet, um die Sterilität vor dem Gebrauch aufrechtzuerhalten und Nadelstichverletzungen nach dem Gebrauch zu verhindern.
Flansch
Der Flansch ist die verbreiterte Kante an der Unterseite des Laufs und bietet einen stabilen Stützpunkt für die Finger während des Betriebs. Es hilft Benutzern, die Spritze beim Aufziehen und Injizieren von Insulin stabil zu fixieren und verbessert so die Betriebsstabilität und Genauigkeit. Dieses Design ist besonders wichtig für Patienten mit schlechter Handkoordination, da es ein Verrutschen der Spritze und Dosierfehler wirksam verhindert.
Klassifizierungs- und Auswahlkriterien von Insulinspritzen
Insulinspritzen werden nach Kapazität, Nadellänge und Nadeldicke klassifiziert. Die Auswahl sollte auf der individuellen Insulindosis, der Körperform, der Hautdicke und den Injektionsgewohnheiten basieren. Die Wahl der richtigen Spritze ist der erste Schritt zur Gewährleistung einer sicheren und wirksamen Insulininjektion.
Klassifizierung nach Kapazität
Die Kapazität ist der wichtigste Klassifizierungsindikator und entspricht direkt der einzelnen Insulindosis des Patienten. Die Mainstream-Spezifikationen sind so konzipiert, dass sie die Bedürfnisse der meisten Diabetiker abdecken. Je kleiner die Kapazität, desto höher die Graduierungsgenauigkeit.
- Niedrigdosisspritzen: Geeignet für Patienten mit einer einzelnen Insulindosis von weniger als 30 Einheiten, mit ultrafeiner Graduierung, um eine genaue Entnahme kleiner Dosen zu gewährleisten
- Standarddosisspritzen: Geeignet für Patienten mit einer Einzeldosis zwischen 30 und 50 Einheiten, wobei Genauigkeit und Praktikabilität für den täglichen Gebrauch in Einklang stehen
- Hochdosisspritzen: Geeignet für Patienten mit einer Einzeldosis von mehr als 50 Einheiten, um den Bedürfnissen von Patienten mit schwerer Insulinresistenz gerecht zu werden
Klassifizierung nach Nadelspezifikationen
Nadel length and thickness are key factors affecting injection pain, tissue penetration depth, and drug delivery effect. Medical guidelines recommend using thinner and shorter needles for most patients to improve comfort and safety.
| Nadel Type | Eigenschaften | Anwendbare Personen |
|---|---|---|
| Kurze und dünne Nadel | Geringer Schmerz, flache Penetration | Kinder, dünne Erwachsene, ältere Menschen |
| Standardnadel | Ausgewogene Tiefe und Komfort | Durchschnittlich gebaute Erwachsene |
| Lange Nadel | Tiefe subkutane Penetration | Übergewichtige Patienten |
Kernauswahlprinzipien
Das Hauptprinzip bei der Auswahl einer Insulinspritze besteht darin, dass die maximale Kapazität etwas höher sein sollte als die Einzeldosis des Patienten. Die Verwendung einer übergroßen Spritze für die Injektion kleiner Dosen verringert die Genauigkeit der Graduierung, wohingegen die Verwendung einer zu kleinen Spritze den Dosisbedarf nicht decken kann. Darüber hinaus sollten Patienten mit empfindlicher Haut oder Angst vor Schmerzen den Vorzug vor ultrafeinen Nadeln nehmen; Übergewichtige Patienten müssen längere Nadeln wählen, um sicherzustellen, dass das Medikament das Unterhautgewebe erreicht und nicht in der Fettschicht verbleibt.
Standardbedienungsschritte für Insulinspritzen
Der standardisierte Betrieb ist die Garantie für eine genaue Insulinabgabe und Blutzuckerkontrolle. Nicht standardmäßige Eingriffe wie falsche Extraktion, Lufteinlagerung und falsche Injektionstiefe führen zu instabilem Blutzucker und lokalen Gewebeschäden. Der gesamte Betriebsprozess ist in fünf Hauptschritte unterteilt.
Vorbereitung vor der Operation
Waschen Sie Ihre Hände gründlich mit Seife und klarem Wasser und trocknen Sie sie anschließend mit einem sauberen Handtuch oder Einwegpapiertuch ab, um eine bakterielle Kontamination zu vermeiden. Überprüfen Sie die Gültigkeitsdauer und die Unversehrtheit der Verpackung der Insulinspritze; Jede beschädigte, abgelaufene oder kontaminierte Spritze muss sofort entsorgt werden. Bereiten Sie die Insulinflasche vor und rollen Sie sie mehrere Male vorsichtig zwischen den Handflächen hin und her. Wenn das Insulin trüb ist, schütteln Sie es nicht zu stark, um die Bildung von Blasen zu vermeiden, die die Dosis beeinträchtigen könnten.
Insulinextraktion
Entfernen Sie die Schutzkappe von der Spritzennadel, ziehen Sie den Kolben, um Luft in den Zylinder zu saugen, wobei das Luftvolumen der erforderlichen Insulindosis entspricht. Führen Sie die Nadel in die Insulinflasche ein und drücken Sie den Kolben, um Luft in die Flasche zu injizieren und den Innendruck auszugleichen. Drehen Sie dann die Flasche und die Spritze um und ziehen Sie langsam am Kolben, um das Insulin zu extrahieren. Stellen Sie dabei sicher, dass der Flüssigkeitsstand leicht über der erforderlichen Skala liegt. Klopfen Sie vorsichtig auf den Zylinder, damit die Luftblasen nach oben steigen, und drücken Sie leicht auf den Kolben, um die Blasen zu entfernen und die genaue Dosis einzustellen.
Desinfektion der Injektionsstelle
Wählen Sie die geeignete Injektionsstelle aus, einschließlich Bauch, Oberschenkelaußenseite, Oberarm und Gesäß. Aufgrund der schnellen und stabilen Insulinabsorption ist der Bauch für die meisten Patienten die bevorzugte Stelle. Reinigen Sie die Haut mit einem medizinischen Desinfektionstuch in kreisenden Bewegungen von innen nach außen mit einem Desinfektionsdurchmesser von mindestens einer Standardgröße. Warten Sie, bis das Desinfektionsmittel auf natürliche Weise getrocknet ist, bevor Sie es injizieren. Blasen oder wischen Sie den Bereich nicht ab, da sonst die Desinfektionswirkung verringert wird.
Subkutane Injektion
Halten Sie die Spritze wie einen Stift, drücken Sie mit der anderen Hand leicht auf die desinfizierte Haut, sodass eine Falte entsteht (bei dünnen Patienten), und führen Sie die Nadel senkrecht oder in einem leichten Winkel in das Unterhautgewebe ein. Drücken Sie den Kolben langsam und gleichmäßig, um das gesamte Insulin abzugeben. Drücken Sie nicht zu schnell, um lokale Reizungen und Schmerzen zu vermeiden. Nachdem das Insulin vollständig injiziert wurde, belassen Sie die Nadel eine Zeit lang in der Haut, um eine vollständige Arzneimittelabgabe zu gewährleisten und ein Auslaufen zu verhindern.
Entsorgung nach der Injektion
Ziehen Sie die Nadel schnell und vorsichtig heraus, drücken Sie einige Sekunden lang mit einem sauberen Wattestäbchen auf die Injektionsstelle und reiben oder massieren Sie den Bereich nicht, um die Insulinabsorption nicht zu beeinträchtigen. Geben Sie die gebrauchte Spritze sofort zur sicheren Entsorgung in einen speziellen scharfen Behälter. Benutzen Sie eine Einweg-Insulinspritze nie wieder und werfen Sie sie auch nicht nach Belieben in den Hausmüll.
Sichere Lagerung und Wartung von Insulinspritzen
Die Lagerungsumgebung von Insulinspritzen wirkt sich direkt auf deren Sterilität, Leistung und Lebensdauer aus. Eine unsachgemäße Lagerung führt zu einer Verformung der Nadel, einer Beschädigung des Zylinders und einer bakteriellen Kontamination, was potenzielle Risiken für die Injektionssicherheit mit sich bringt.
Anforderungen an die Lagerung unbenutzter Spritzen
Bewahren Sie ungeöffnete Insulinspritzen in einer kühlen, trockenen und belüfteten Umgebung auf, fern von direkter Sonneneinstrahlung, hohen Temperaturen, Feuchtigkeit und scharfen Gegenständen. Die ideale Lagertemperatur ist Raumtemperatur, Frost oder hohe Temperaturen über 30 Grad Celsius sind zu vermeiden. Bewahren Sie Spritzen nicht im Badezimmer, in der Küche oder im Auto auf, da an diesen Orten große Temperatur- und Luftfeuchtigkeitsschwankungen auftreten. Halten Sie die Originalverpackung vor dem Gebrauch intakt, um die Sterilität zu gewährleisten und eine Kontamination durch Staub und Bakterien zu verhindern.
Wichtige Punkte für die Aufbewahrung unterwegs
Für Patienten, die beim Ausgehen Spritzen mit sich führen müssen, verwenden Sie eine spezielle medizinische Aufbewahrungstasche mit Wärmeisolationsfunktion. Vermeiden Sie es, Spritzen über einen längeren Zeitraum in körpernahen Taschen zu stecken, um zu verhindern, dass die Körpertemperatur die Leistung der Spritze beeinträchtigt. Bei Flugreisen transportieren Sie Spritzen im Handgepäck und nicht im aufgegebenen Gepäck, um Verluste und Schäden durch niedrige Temperatur- und Druckschwankungen im Frachtraum zu vermeiden.
Entsorgungs- und Ersatzstandards
Einweg-Insulinspritzen sind nur für den einmaligen Gebrauch bestimmt. Bei wiederholtem Gebrauch wird die Nadel stumpf und weist Stacheln auf, wodurch sich die Injektionsschmerzen, Hautschäden und das Infektionsrisiko erhöhen. Auch wenn die Spritze von derselben Person verwendet wird, muss sie sofort nach einer Injektion ausgetauscht werden. Überprüfen Sie regelmäßig den Vorrat an Spritzen zu Hause und ersetzen Sie rechtzeitig alle Spritzen, deren Verpackung abgelaufen ist oder deren Verpackung beschädigt ist. Um die Injektionssicherheit zu gewährleisten, dürfen keine Spritzen verwendet werden, die geöffnet und länger als die angegebene Zeit aufbewahrt wurden.
Häufige Komplikationen und Präventionsmaßnahmen
Der unsachgemäße Gebrauch von Insulinspritzen kann zu einer Reihe lokaler und systemischer Komplikationen führen, die nicht nur die therapeutische Wirkung beeinträchtigen, sondern auch die körperliche und geistige Gesundheit der Patienten schädigen. Die meisten Komplikationen können durch die Standardisierung von Operationen und die Korrektur schlechter Gewohnheiten vollständig vermieden werden.
Lokale Hautkomplikationen
Zu den häufigsten lokalen Komplikationen gehören Rötung, Schwellung, Schmerzen, Verhärtung, Infektion und Lipodystrophie an der Injektionsstelle. Lipodystrophie umfasst Fettatrophie und Fetthyperplasie, die meist durch langfristige Injektion an derselben Stelle und wiederholte Verwendung von Spritzen verursacht werden. Eine Fetthyperplasie beeinträchtigt die Insulinabsorption, was zu einem instabilen Blutzuckerspiegel und einer erhöhten Dosierung führt. Zu den Präventionsmaßnahmen gehören das regelmäßige Wechseln der Injektionsstellen, die Verwendung neuer Spritzen für jede Injektion und das Vermeiden von Injektionen in beschädigte oder abnormale Hautbereiche.
Systemische Komplikationen
Systemische Komplikationen werden hauptsächlich durch eine falsche Insulindosierung verursacht, einschließlich Hypoglykämie und Hyperglykämie. Hypoglykämie ist eine lebensbedrohliche Komplikation, die normalerweise durch eine übermäßige Insulinextraktion oder eine falsche Injektionstiefe verursacht wird und zu einer schnellen Arzneimittelabsorption führt. Hyperglykämie wird durch eine unzureichende Insulinabgabe oder einen Medikamentenaustritt verursacht. Darüber hinaus kann eine unsachgemäße Desinfektion in schweren Fällen zu einer systemischen Infektion führen. Zur Vorbeugung gehört die doppelte Kontrolle der Dosis vor der Injektion, die Beherrschung der richtigen Injektionstiefe und die Überwachung der Blutzuckerveränderungen in Echtzeit.
Nadel Stick Injuries and Safety Protection
Nadel stick injuries are common safety risks for patients and caregivers, which may lead to the transmission of bloodborne pathogens. The core preventive measure is to never recap the needle by hand after use, and to directly put the used syringe into a sealed, sharp container. Replace the sharp container in time when it is full, and do not overfill it. For families with children or pets, store syringes and sharp containers in a locked cabinet to avoid accidental contact and injury.
Best Practices zur Optimierung der Verwendung von Insulinspritzen
Auf der Grundlage der Beherrschung von Standardabläufen kann die Einführung optimierter Anwendungsstrategien die Genauigkeit der Insulinabgabe weiter verbessern, Beschwerden reduzieren und die Stabilität der Blutzuckerkontrolle verbessern. Diese Praxen sind für alle insulinpflichtigen Patienten geeignet und durch die klinisch-medizinische Praxis verifiziert.
Rotationsmanagement der Injektionsstelle
Erstellen Sie einen regelmäßigen Rotationsplan für die Injektionsstelle, um eine wiederholte Injektion an derselben Stelle innerhalb eines kurzen Zeitraums zu vermeiden. Teilen Sie den Injektionsbereich in mehrere kleine Bereiche auf und drehen Sie die Injektion nacheinander, wobei der Abstand zwischen benachbarten Injektionspunkten nicht kleiner als eine feste Größe sein sollte. Eine konsequente Rotation kann Fetthyperplasie und lokale Hautverhärtung wirksam verhindern und gewährleistet so stets eine gleichbleibende Effizienz der Insulinabsorption. Notieren Sie die Injektionsstelle täglich, um zufällige Injektionen zu vermeiden, insbesondere bei Patienten, die mehrere Injektionen pro Tag benötigen.
Optimierung der Injektionstechnik
Passen Sie den Injektionswinkel und die Hautfaltungsmethode an die individuelle Körperform an: Dünne Patienten und Kinder müssen die Haut einklemmen und in einem Winkel injizieren, um ein Eindringen in Muskelgewebe zu vermeiden; Übergewichtige Patienten können vertikal injizieren, ohne die Haut einzuklemmen, wodurch sichergestellt wird, dass die Nadel die subkutane Fettschicht erreicht. Die Druckgeschwindigkeit des Kolbens sollte langsam und gleichmäßig sein, was die Insulinstimulation des lokalen Gewebes verringern und den Injektionsschmerz lindern kann. Wenn Sie die Nadel nach der Injektion eine Zeit lang in der Haut belassen, kann ein Austreten von Insulin aus dem Nadelloch wirksam verhindert werden.
Dosisüberprüfung und Fehlervermeidung
Gewöhnen Sie sich an, die Insulindosis vor der Injektion noch einmal zu überprüfen, insbesondere bei älteren Patienten mit schlechter Sehkraft oder Patienten mit hoher täglicher Dosisschwankung. Verwenden Sie eine Spritze mit deutlicher Graduierung und bitten Sie Familienmitglieder bei Bedarf um Hilfe, um die Dosis zu überprüfen. Vermeiden Sie die austauschbare Verwendung von Spritzen mit unterschiedlichen Graduierungen, da dies die Hauptursache für Dosierungsfehler ist. Wenn Sie zwei Arten von Insulin mischen, halten Sie sich strikt an die Reihenfolge, in der zuerst schnell wirkendes Insulin und dann lang wirkendes Insulin extrahiert wird, um eine Arzneimittelkontamination und Dosisabweichungen zu vermeiden.
Anpassung an besondere Bevölkerungsgruppen
Ältere Patienten mit eingeschränkter Handfunktion können Spritzen mit rutschfestem Design und größeren Flanschen wählen, um die Betriebsstabilität zu verbessern; Sehbehinderte Patienten können Spritzen mit erhabener Graduierung verwenden oder nach Hilfsmitteln fragen. Kinder benötigen spezielle ultrafeine und kurze Nadeln, um Schmerzen und Angst zu lindern, und die Injektionen sollten unter Aufsicht der Eltern durchgeführt werden. Schwangere Frauen mit Diabetes müssen die Injektionsstelle und die Nadellänge entsprechend dem Schwangerschaftsstadium anpassen und eine Injektion in den Bauch in der mittleren und späten Schwangerschaft vermeiden.
Unterschiede zwischen Insulinspritzen und anderen Insulinabgabegeräten
Zu den gängigen Geräten zur Insulinverabreichung gehören neben Insulinspritzen auch Insulinpens und Insulinpumpen. Das Verständnis der Unterschiede zwischen den Geräten hilft Patienten dabei, das am besten geeignete Verabreichungsgerät entsprechend ihren Lebensgewohnheiten, wirtschaftlichen Bedingungen und körperlichen Bedingungen auszuwählen.
Vergleich mit Insulin-Pens
Insulinpens sind mit Insulinkartuschen vorgefüllt, verfügen über integrierte Nadeln und ein Einstellrad zur Dosisanpassung, was bequemer zu tragen und zu bedienen ist und sich besser für Patienten eignet, die häufig ausgehen. Insulinspritzen sind kostengünstiger, bieten einen größeren Bereich der Dosisanpassung und eignen sich für Patienten mit großer Dosisvariabilität und begrenztem wirtschaftlichen Budget. Insulinspritzen erfordern eine unabhängige Extraktion des Insulins, während bei Insulinpens der Extraktionsschritt entfällt, wodurch das Risiko von Dosierungsfehlern verringert wird. Die Nadeln von Insulin-Pens sind dünner, was zu geringeren Injektionsschmerzen führt, die Gesamtkosten sind jedoch höher als bei Spritzen.
Vergleich mit Insulinpumpen
Insulinpumpen sind tragbare Geräte, die kontinuierlich Insulin über einen subkutanen Katheter abgeben und so den Insulinsekretionsmodus des menschlichen Körpers simulieren, mit höchster Genauigkeit der Blutzuckerkontrolle, geeignet für Patienten mit Typ-1-Diabetes und instabilem Blutzucker. Insulinspritzen sind tragbar und flexibel, für intermittierende Injektionen geeignet und erfordern kein langfristiges Tragen der Ausrüstung. Insulinpumpen haben hohe Anschaffungs- und Nutzungskosten, erfordern eine professionelle Schulung und bergen das Risiko einer Katheterblockade; Insulinspritzen sind einfach zu bedienen, kostengünstig und erfordern keine komplexen Wartungsanforderungen.
Kernvorteile von Insulinspritzen
Insulinspritzen bleiben aufgrund ihrer einzigartigen Vorteile das weltweit am häufigsten verwendete Instrument zur Insulinverabreichung: extrem niedrige Kosten, einfache Verfügbarkeit in medizinischen Einrichtungen und Apotheken, einfache Bedienung ohne professionelle Schulung, großer Dosisanpassungsbereich und Eignung für alle Insulinarten. Für die meisten Typ-2-Diabetiker sind Insulinspritzen die erste Wahl für die langfristige tägliche Insulinabgabe, wobei Wirtschaftlichkeit, Praktikabilität und Sicherheit in Einklang stehen. Durch die Verbesserung der Herstellungstechnologie werden moderne Insulinspritzen kontinuierlich hinsichtlich Nadelfeinheit, Klarheit der Graduierung und Bedienkomfort optimiert, wodurch das Benutzererlebnis weiter verbessert wird.